Actualmente
existen elementos técnicos que permiten detectar alteraciones intrínsecas de la
función vestibular en forma aislada o integrada en el esquema de equilibrio,
aumentado la sensibilidad y especificidad diagnóstica, se detallan a
continuación:
· Electro
o videonistagmografía: Evalúa la función oculomotora y vestibular, específicamente el reflejo
vestíbulo ocular unilateral (valor localizador).
· Posturografía: Evalúa la participación e integración de los
sistemas sensoriales en el equilibrio y el efecto de su deprivación (visual,
propioceptivo, vestibular).
· Sillón
rotatorio: Evalúa
la funcionalidad del sistema vestibular bilateralmente.
El estudio de la función vestibular se centraliza en tres ejes:
Actualmente
existen elementos técnicos que permiten detectar alteraciones intrínsecas de la
función vestibular en forma aislada o integrada en el esquema de equilibrio,
aumentado la sensibilidad y especificidad diagnóstica, se detallan a
continuación:
· Electro
o videonistagmografía: Evalúa la función oculomotora y vestibular, específicamente el reflejo
vestíbulo ocular unilateral (valor localizador).
· Posturografía: Evalúa la participación e integración de los
sistemas sensoriales en el equilibrio y el efecto de su deprivación (visual,
propioceptivo, vestibular).
· Sillón
rotatorio: Evalúa
la funcionalidad del sistema vestibular bilateralmente.
- Evaluación y análisis de los movimientos oculares (en forma espontanea o frente a estímulos visuales)
- Evaluación de las respuestas (síntomas o signos oculares) frente a estímulos de activación del sistema vestibular por ejemplo: Pruebas calóricas, rotación corporal, oscilación de la cabeza, cambios posturales, etc.
- Pruebas de estabilidad estática (equilibrio axial) y dinámica (marcha)
- Pruebas de la función otolítica.
Técnicas de registro de los movimientos oculares de uso médico.
EOG- Electro oculografía
SC- Bobina escleral
IR- Reflexión infrarroja
VOG-video oculografía
Reflexión infrarroja
Videonistagmografía:
•Es un método óptico de registro de los movimientos oculares mediante la utilización de cámaras infrarrojas.•La determinación de posición del ojo en la órbita en función del tiempo, permite la graficación, medición y comparación para su análisis cuantitativo.
Registro de los movimientos oculares por medio de una videonistagmografía.
El protocolo estándar que debería realizarse en todo estudio videonistagmográfico
completo se muestra en la siguiente figura. La falta de alguno de los ítems del
protocolo podría generar zonas grises o sub-diagnóstico de varias enfermedades.
El autor de esta página recomienda este protocolo que es mismo que recomienda
la mayoría de los referentes en el tema y el ANSI de los Estados Unidos.
1.El sistema oculomotor
El video muestra un ejemplo de evaluación del sistema de seguimiento lento. Con un estímulo del tipo pendular.
El video muestra un ejemplo de evaluación del sistema sacádico horizontal. Con un estímulo del tipo predictivo y randomizado.
1.a. Estabilidad
Visual.
La afección del sistema de estabilidad visual se
manifiesta clínicamente por dos formas, una es la presencia de un nistagmus (movimiento
ocular rítmico e involuntario que aleja el ojo del punto de fijación) y el otro es la inestabilidad visual por la presencia de intrusiones o sacudidas rapidas oculares no ritmicas (sacádicas). El siguiente
video muestra el examen de un nistagmus vertical hacia abajo, visible en el
video tanto el movimiento ocular como el registro correspondiente en color azul
(vea también la sección síndromes vestibulares centrales)
Una característica de los nistagmus de origen central, es que
la fijación visual suele no modificar la velocidad del mismo, es decir no hay inhibición
por la fijación visual. En ocasiones puede haber un aumento de la velocidad del
nistagmus con fijación, tal es el caso de los nistagmus congénitos.
Vea el
siguiente gráfico que muestra un nistagmus central de tipo vertical hacia abajo
(trazado azul) con y sin fijación, note la poca influencia del nistagmus con el
efecto de la fijación visual.
2.Pruebas
posturales y posicionales:
Pruebas posturales estáticas
Durante la evaluación videonistagmográfica en el segmento de test posturales, pueden surgir nistagmus compatible con un VPPB del canal posterior aun en maniobras no específicas de ese canal. Por ejemplo en el siguiente gráfico, al rotar la cabeza en decúbito hacia la izquierda, surge un nistagmus vertical hacia arriba transitorio, esto se debe a que las partículas se movilizan también en otras condiciones fuera de las maniobras específicas (Dix-Hallpike).
Registro videnistagmográfico en el canal vertical, durante la rotación de la cabeza en decúbito a izquierda. Se evidencia un nistagmus vertical autolimitado.
En el siguiente video se muestra otro caso similar, en este caso la maniobra es la de decúbito plano 0°, vea la respuesta obtenida en un caso de VPPB del canal posterior izquierdo.
Pruebas posicionales (Dix- Hallpike)
El siguiente video muestra un caso de VPPB del canal posterior izquierdo, note el nistagmus generado durante la prueba de Dix-Hallpike.
Vea también la sección de vértigo posicional paroxistico benigno-VPPB.
3. Pruebas
diagnósticas:pruebas calóricas
Este consiste en irrigar con agua fría (a 30° centígrados) ambos
oídos (de uno a la vez) y evaluar la respuesta que genera el laberinto al ser
enfriado, dicha respuesta es documentada en forma de nistagmus, el
movimiento ocular se puede registrar por medio de una videonistagmografía o una
electronistagmografía. El mismo procedimiento se repite con agua caliente (a
44° centígrados) para ambos oídos, esto se denomia prueba bitérmica alternante. Finalmente si uno de los laberintos o
de los nervios vestibulares se encuentran dañados serán incapaces de generar
respuesta frente a dichos estímulos, es decir habrá una hipofunción vestibular unilateral.
El Siguiente video muestra una respuesta nistagmica durante una prueba calórica con agua a 44º sobre el oído izquierdo. Note que el nistagmus va hacia la izquierda (hacia el agua caliente).
Fundamentos de las pruebas calóricas.
Las Pruebas
calóricas se basan en el principio de generación de variación térmica dentro del canal auditivo externo; y por lo tanto generando el mismo cambio de la temperatura en oído medio,
esta variación térmica cambia la densidad de
endolinfa dentro del canal semicircular horizontal (lateral), produciendo corrientes de convección que estimulan las células sensoriales
situados en la
cresta ampular. Se coloca al
paciente en decúbito dorsal a 30
º con respecto al plano horizontal.
Esta posición coloca el canal lateral en el plano vertical, como una columna de líquido, y coloca la cresta ampular
superiormente.
El principio que subyace a la estimulación
calórica es que los laberintos normales tienden
a responder de forma simétrica, medible dentro de un rango normal conocido previamente. Una
respuesta ausente o disminuida
indica disfunción vestibular periférica. En este
contexto, la interpretación de la prueba calórica
debe comparar ambos lados, así
como valores absolutos.
Predominio laberíntico/ preponderancia vestibular / paresia
vestibular / canal paresia vestibular/ paresia laberíntica.
Son distintas formas de expresar una asimetría en las respuestas calóricas
entre ambos oídos. O se indica el laberinto
lesionado con poca respuesta o “paresia”, o se menciona el laberinto con mejor respuesta
o “predomínate o preponderante”.
Jongkees en 1948, publicó una fórmula para el cálculo de paresia laberíntica-PL
(función perdida o disminuida de un laberinto en comparación con el laberinto contralateral, se expresa en porcentaje de asimetría. Este autor utilizó la estimulación con agua (250 ml por
minuto de flujo a
30 ° C y 44 ° C) y se estableció que paresia laberíntica
era una diferencia de más de 20% en la respuesta nistagmográfica entre
ambos lados; el laberinto enfermo es el que tiene una respuesta calórica
más deficiente (paresia). El
punto de corte de normalidad para considerar La Paresia (o asimetría) varía entre 20 y 33% según las normativas de cada
centro médico.
Preponderancia o predominancia direccional
(PD):
Jongkees definió DP
como una tendencia de mayor intensidad del nistagmus hacia una dirección
determinada en comparación con el
otro. Al igual que con PL,
los valores de PD normales varían entre Los distintos centros, y
van desde 22% a 33%. El significado clínico de la PD es controvertido.
La PD se ve comúnmente en pacientes que presentan nistagmous espontáneo,
que ocurre en la misma dirección. También
se la puede observar en las enfermedades
vestibulares centrales o periféricas
o en las lesiones
de la corteza. La PD también puede
ser vista en sujetos normales. Dada esta variabilidad, DP no siempre se correlaciona con la enfermedad del sistema vestibular,
y no tiene valor para localizar el sitio de las lesiones.
Hiperreflexia calórica:
Hiperreflexia es la situación en la que
nistagmus inducido durante las pruebas
calórica excede el rango normal. Algunos investigadores han establecido que hiperreflexia es una respuesta nistagmográficas de más de 40º/seg a 80 º/seg de velocidad de fase lenta individual
de cada respuesta. Puede estar asociada con
enfermedades vestibulares centrales
o periféricos. hiperreflexia bilateral
(en todas las respuesta) se la puede observar en las enfermedades
vestibulares centrales. En un estado
de normalidad, el flóculo cerebeloso inhibe
las neuronas del núcleo vestibular, lo que inhibe la VOR. Lesión en
esta región afecta esta función inhibidora, aumentando el estado de excitación del núcleo
vestibular, lo que resulta en la
hiperreflexia bilateral. Hiperreflexia
Bilateral sin ninguna
causa aparente – puede verse en estados
de ansiedad o en el consumo de medicamentos
psicoactivos.
El siguiente
grafico muestra comparativamente ras respuesta con agua a 44º derecho e
izquierdo en un caso de lesión cerebelosa, donde puede verse una hiperreflexia
, con respuesta sumadas ambas de mas de 140º /seg , versus las respuestas
normales, de cerca de 24º/seg , de un sujeto sin lesión cerebelosa.
Hiporreflexia
Bilateral
En la definición de déficit vestibular
bilateral, las respuestas totales (las
4 irrigaciones) de menos de 20 º/seg puede
ser una zona gris para diagnosticar una paresia vestibular bilateral (se
requiere una prueba de sillón rotatorio
para definirla). Las respuestas de
menos de 11° / seg son altamente
sugestivos de una reducción bilateral,
en irrigaciones bilateral
y 6 ° / seg para la estimulación fría bilateral. En
estos casos, PL
y PD serían normales, ya que no hay asimetría funcional, pero
sin embargo, no indicaría
una función vestibular normal.
Una disminución Bilateral de las
respuestas calóricas puede
ser vista en pacientes que utilizan
medicamentos que deprimen la función
laberíntica, como, benzodiacepina, dramamine, cinaricina y flunarizina. Las
causas de la hipo o arreflexia persistente pueden estar asociados con ototoxicidad por
gentamicina.
- El siguiente gráfico muestra un estudio de
un paciente con hiporreflexia vestibular bilateral, note las baja respuestas,
las cuales suman menos de 10 º/seg.
Otro caso
similar de afección bilateral, con el registro nistágmico completo (nistagmus:
en azul oído izquierdo y rojo oído derecho). En el gráfico de mariposa al pie,
los puntos azules corresponde a agua fría y los rojos a agua caliente.
Note la prácticamente ausencia de respuesta en las cuatro irrigaciones. Se
trata de un caso de enfermedad autoinmune del oído interno con afección
bilateral.
Es de buena práctica clínica, que en un contexto de
respuestas ausentes o excesivamente pobres, realizar una prueba calórica
accesoria a la anterior pero con un estímulo fisiológicamente mas potente,
denominada “prueba de agua helada”. Esta
prueba utiliza agua fría, pero a menor temperatura que la utilizada para las
pruebas clásica bi térmicas. El siguiente gráfico muestra una prueba de agua helada,
se logra documentar que existe cierto grado de respuestas residuales.
Por otro lado, "hiporeflexia unilateral", es cuando
las respuestas de un oído son mas bajas respecto al otro en mas de 25%. Típicamente la neuritis
vestibular es el caso prototípico. Vea mas adelante.
Disrítmia del nistagmus calórico.
Esta se define como irregularidad en la amplitud y
la frecuencia del nistagmus calórico. Este hallazgo se ha asociado con enfermedades de la neurona motora. Disrítmia del nistagmus calórico también puede ser
visto en pacientes con ansiedad o
cansancio.
El uso de ejercicios de alerta inadecuados o la presencia del fenómeno de Bell podría resultar en la pérdida periódica de la
respuesta calórica.
El siguiente trazado muestra una respuesta calórica disrítmica donde
puede verse al menos 3 patrones diferentes de respuesta, sin inhibición a izquierda
(ondas amplias), respuesta normal y adecuada en el centro y finalmente una
fuerte inhibición de la respuesta calórica a la derecha (desaparición del nistagmus).
Respuestas con micro trazado: el siguiente video muestra una
respuesta calórica, que si bien es disrritmica, presenta zonas con micro-trazado
es decir con nistagmus reducido en amplitud, preservando la frecuencia
habitual.
Gráficos de las respuestas
calóricas.
Existen distintas formas de graficar
los test calóricos. Por frecuencia de batidas (grafico de la izquierda), por
pico de velocidad de fase lenta (grafico de la derecha), y por cuentas o PODS
(abajo) donde la velocidad de fase lente individual de cada batida es graficada
en un punto de color en forma de cuentas.
OD: oído derecho, OI oído izquierdo. 30º o 44º (grados)
Errores técnicos
durante la irrigación con agua de alguno de los oídos puede mostrar respuestas
pobres selectivas para esa irrigación, siendo per se paradójicas ya que la irrigación
del mismo oído con otra temperatura si es capaz de obtener respuestas. Este es
el sentido de hacer 2 estímulos (temperaturas) de cada oído independientemente.
El siguiente grafico muestra una falla técnica durante le irrigación con agua
caliente (44º) del oído derecho, vea que la respuesta de ese oido fue pobre.
En el mismo caso, cuando la irrigación sobre el OD a
44º fue repetida el trazado y la simetría entre ambos oído fue recuperada. Es
decir no fue una lesión vestibular de ese oído sino un error técnico.
Hay distintas variantes de las pruebas calóricas,
pero en la actualidad, el estándar es la prueba calórica bitérmica.
Variantes de
las pruebas calóricas:
- ·
Bitérmica
altérnate con agua
-
- ·
Bitérmica
altérnate con aire
-
- ·
Monotérmica
(se usa sólo agua fría o sólo agua caliente)
- ·
Prueba
de agua helada
Cuando se utiliza aire, existe una mayor variabilidad que el agua. En la prueba monotérmica hay menos promediación de
datos por lo que la precisión del
test baja. Las prueba bitérmicas demandan mas tiempo en
su realización aunque tienen mayor precisión de los resultados.
La prueba de agua helada (lo cual representa un estímulo mas intenso) se utiliza para determinar si existe algo de
respuesta residual en el caso de una lesión vestibular severa , si respuesta en
los test calórico a temperatura estándar (es decir 30º y 44º).
Prueba monotérmica:
El siguiente
gráfico muestra un registro monotérmico realizado con agua caliente, en un caso
de lesión (hipofunción) derecha. Note que en el lado derecho la respuesta fue
pobre respeto a la izquierda. La asimetría es evidente, sin embargo en ausencia
de otra anormalidad en el resto del estudio videonistagmográfico (p.e nistagmus
inducido por la vibración cervical o agitación cefálica) debe ser analizado con
precaución. Esos casos deberían definirse con un estudio bitérmico alternante.
En el caso
presentado la vibración y la agitación cefálica apoyaron el diagnostico de hipofunción
vestibular derecha ya que ambos desencadenaron un nistagmus a izquierda,
reflejando un asimetría funcional vestibular, congruente con el test calórico. Vea los siguiente gráficos:
Inhibición
visual de las respuestas vestibulares:
Durante las pruebas calóricas (que se realizan sin fijación visual,
es decir en la oscuridad o con los ojos cerrados, según se la técnica), es posible
evaluar el efecto que ejerce la fijación visual sobre las mismas. Normalmente
fijar la visión en un punto (es decir descubrir la tapa de las lentes de video,
en el caso de un videonistagmógrafo o abrir los ojos en el caso de un electronistagmógrafo)
debe ejercer un potente efecto inhibitorio. Este efecto inhibitorio se refleja
como una brusca caída en la velocidad del nistagmus (en la velocidad de fase lenta
y en la amplitud) el trazado final mostrara lo siguiente:
En cada prueba calórica se realizó el test de fijación visual
(flecha negra), note la caída que sufre la velocidad del nistagmus y como
recupera cuando el paciente es puesto nuevamente en la oscuridad post fijación (Líneas
horizontales rojas, corresponde a la respuestas , antes durante y posterior a
la fijación). Mediante un calculo matemático es posible obtener un proproción o indice entre ambas respuestas (con y sin fijación) denominado "Indice de supresión vestibular por fijación visual (IF)".
El siguiente video muestra la respuesta normal de la fijación visual durante una prueba calórica.
Índice de supresión vestibular por fijación visual (IF):
Se calcula: VFL con fijación / VFL sin fijación X 100: IF (%)
En el caso anterior: IF= 10%.
Se considera una IF normal a un valor menor a 60%, valores
mayores pueden verse en múltiples patologías de origen central, no obstante
resulta característico de las lesiones a nivel de la línea media del cerebelo.
En condiciones patológicas.
El siguiente grafico muestra un registro de una prueba calórica
en un paciente con una lesión cerebelosa donde a simple vista puede verse que la fijación visual
fue incapaz de disminuir la velocidad del nistagmus generada en la prueba calórica
(registro de abajo). Este hallazgo es típico de las lesiones centrales y suele
asociarse a otras anormalidades oculomotoras. (comparela con las respuestas nistagmicas en condiciones normales mostradas en el video anterior).
Precauciones para realizar las pruebas calóricas:
Por lo general no
sería apropiado llevar a cabo las pruebass calóricas si alguno de los siguientes está presente:
-
Historia de la hipertensión (no
controlada o descompensada)
- Historial de problemas cardiacos (arritmias
especialmente bradicardia o Stoke-Adams; en fase
aguda o descompensada), Otros
ejemplos, serían angina
inestable, infarto de miocardio reciente
(dentro de los últimos 3 a 6 meses).
-
Trastornos
Psicóticos / trastornos
neuróticos (aguda o fase descompensada)
- Epilepsia (no controlada o descompensada).
- Cirugía ocular reciente (en los 3
meses anteriores).
- Cirugías de oído (dentro de los últimos
6 meses).
- Otitis externa.
Aspectos
generales sobre la realización de la VNG para profesionales
Existen en la medicina múltiples
ejemplos en los cuales la calidad de un estudio complementario destinado al
diagnóstico de una enfermedad, depende más de la experiencia y dedicación del
examinador que de la sofisticación técnica del dispositivo utilizado. Este precepto
se aplica también a los estudios de diagnostico en la patología vestibular.
Teniendo en cuenta que esencialmente
la VNG registra y grafíca los movimientos oculares pero que dichos movimientos también
pueden ser vistos en vivo en el monitor, la interpretación de los resultados
tiene varios niveles de análisis:
El primero lo realiza el profesional
que ejecuta el test,
1) determinado por ejemplo, si hay una coherencia o exactitud entre el registro y la observación directa del ojo en el
monitor. Suelen surgir movimientos oculares de gran valor diagnostico no detectados en el
trazados (p.e nistagmus torsionales), o trazados patológicos en ausencia a de
movimientos oculares (p.e artificios).
Corrigiendo la calibración en el momento
si se ha alterado durante el estudio.
2) Durante los
test calóricos, realizando una lectura rápida, interpretando si ha habido una posible falla
durante la irrigación calórica o si las respuestas son anormales pero
atribuibles a fallas técnica (p.e error en una irrigación aislada), una vez
terminado el estudio resulta engorroso repetir el test calórico.
3) Registrando “fielmente” los hallazgos
obtenidos durante el estudio, los cuales deben ser impresos para su lectura. Lo
que no fue registrado no puede ser reinterpretado en un segundo tiempo.
4) La recolección
de los datos clínicos del paciente se realiza en este nivel , esos datos
resultan críticos para una adecuada interpretación
del estudio.
5) La fatiga
del paciente y del examinador puede llevar a errores u omisiones.
6) Clásicamente
se puede decir que un estudio de VNG bien hecho puede ser informado durante la realización del
mismo.
Interpretación del registro en un segundo tiempo:
En algunas ocasiones se realizan la interpretación del
estudio por un profesional que no participó directamente del la realización del
estudio.
1) Se suele usar
en los equipos de trabajo institucionales.
2) Esto tiene
la ventaja que permite abstraerse del caso e interpretar mas críticamente los
resultados y platear diagnósticos diferenciales. Limpiar y editar los
registros pacientemente.
3) La fatiga
no resulta tan importante como para conducir a errores que cuando el informe se
realiza en primera instancia post estudio.
4) Las fallas aquí
generalmente tienen que ver con la ausencia del feedback con el paciente y los
defectos técnicos del registro realizado.
Control final: En ciertos centros, los estudios sufren una revisión
final por un profesional experimentado independiente que detecta errores de interpretación
o de graficación. Elementos que tienen que ver con un control de calidad del
centro médico.
Resumen:
La utilidad de la ENG y de la VNG depende tanto de la administración técnica de prueba como de la interpretación de los resultados.
En este momento, no hay ningún organismo que genere las credenciales necesarias
para que los operadores técnicos efectúen e interpreten el estudio. Tales operadores son a menudo profesionales con formación relacionada aunque puede incluir también a personas con poca o ninguna formación
técnica.
Esta situación contribuye a un grado
elevado de variabilidad técnica
de las distintas pruebas vestibulares y en los distintos centros.
La interpretación del estudio es aún más importante que la administración de la
prueba, aunque logicamente, es imposible interpretar de
manera fiable los resultados de pruebas técnicamente viciadas o de mala calidad. A pesar de estas
advertencias, hay numerosos centros especializados y grupos que tienen las
aptitudes, capacidades y conocimientos para producir resultados
confiables y clínicamente útiles.
Comentarios: El autor considera que es ideal que el informe final sea elaborado
por el profesional que realizó o supervisó presencialmente el estudio de VNG.
Desaconsejamos a los autodidactas, que realizan los estudio sin un
adecuando entrenamiento, y a la tercerización interminable, en la cual varios
operadores realizan cada uno una parte
del estudio.
Problemas Técnicos
y limitaciones de la VNG.
Múltiples problemas técnicos pueden surgir a la hora de
realizar una VNG o ENG, algunos son de difícil solución, como es el caso de
pestañas oblicuas y proyectadas sobre la pupila que generan artificio por distorsión
del límite pupilar, otros defectos relacionados son el pobre contaste írido-pupilar,
el rímel definitivo y los nevus (lunares) de la esclera. Todos modifican la distribución uniforme y el balance de grises, necesarios para la ubicación pupilar.
Algunos movimientos faciales y oculares pueden deteriorar la
calidad de un trazado video nistamográfico, y hacen imposible la interpretación
en el caso de una electronistgmografía, tal es caso p.e de la Sincinecia palpebral,
es decir un movimiento involuntario solidario a otro movimiento voluntario. El
siguiente video muestra un caso de sincinecia palpebral inducida por el habla o
por la gesticulación de la cara, sin parálisis facial asociada.
Diferencias de calibración entre VNG y ENG.
Aunque el procedimiento es esencialmente el mismo , los
principios subyacentes de la calibración para las pruebas ENG y VNG son
completamente diferentes . En
ENG, los movimientos oculares se determinan indirectamente midiendo el
potencial corneoretinal (CRP ) . El
CRP es diferente de una persona a otra persona y cambia con el tiempo en la
misma persona . Por
lo tanto, debe realizarse la calibración varias veces durante la prueba ENG. Además,
los cambios en las condiciones de iluminación y movimiento oculares intensos del
paciente pueden cambiar el CRP y requerirán la recalibración (Norman y Brown,
1999 ) . En
contraste, los movimientos oculares en VNG se determinan directamente mediante
la medición de los movimientos de la pupila. El
procedimiento de calibración en VNG es una simple conversión de las unidades
del sistema de coordenadas de la cámara a la del sistema de coordenadas de los ojos.
Por lo tanto, es necesaria la recalibración solamente si las cámaras o las
gafas se mueven con respecto a los ojos del paciente.
-----------------------------------------------------
Potencial evocado vestíbulo-miogénico
VEMP
El cVEMP, significa potencial
evocado vestíbulo-miogénico cervical. Es un test neurofisiológico, que evalúa la función
central del sistema vestibular, más precisamente el sáculo (que es uno de los sistemas
otolíticos). Se realiza un estímulo auditívo con un tono intenso y se evalúa la respuesta
a nivel de los musculo del cuello (actividad electromiografica), específicamente
a nivel de esternocleidomastoideo. El
estudio es comparativo interaural. Permite colaborar en el
diagnóstico de: fístula perilinfática, dehiscencia del canal superior, en
paciente con fenómeno de Tulio y en la neuritis vestibular de la rama inferior.
Se debe analizar la amplitud, el
umbral de excitabilidad y la latencia en la aparición de respuestas.
El siguiente gráfico muestra una VEMP cervical normal.
En el año 1992, Colebatch y Halmagyi, reportaron que una respuesta Sonora de alta intensidad podría generar una respuesta motora de atenuación en el musculo esternocleidomastoideo. Esta respuesta “sonomotora” fue denominada potencial evocado vestíbulo miogénico (o VEMP en inglés). Específicamente como las respuestas obtenidas al estímulo auditivo se registraban a nivel de los músculos cervicales, fue denominado “VEMP cervical o CVEMP. Los mismos autores y en trabajos sucesivos demostraron que la respuesta cVEMP proviene del sáculo. El sáculo es uno de los dos órganos sensoriales del sistema vestibular encargado de la percepción de la aceleración lineal (p.e la gravedad) y la posición final de la cabeza. El VEMP representa un potencial de latencias cortas (cerca de 13 ms) y hay consenso para considerarlo una de las pruebas funcionales claves de la evaluación del sistema vestibular y del equilibrio. Por otro lado, aplicando el mismo principio neurofisiológico, Rosengren , Welgampola y otro autores demostraron que se obtenían respuestas motoras evocadas (potencial evocado) a nivel de los músculos extraoculares , similar a los cervicales, pero de menor amplitud y representado una respuesta de iniciación de la actividad electromiografica de los músculos oculares, a estos potenciales se los denomina VEMP ocular u oVEMP. Luego de algunas discrepancias, La evidencia actual sobre el origen del oVEMP , se considera que refleja la actividad del “utrículo”.- Esta estructura resulta critica para la estabilidad y se la considera el lugar anatómico donde surgen los “otolitos” que generan el VPPB (vea la sección de vértigo posicional paroxístico benigno). Estos test deben ser indicados en cualquier paciente con problemas del equilibrio en los cuales el diagnostico no fuese claro por otros medios o en caso de mareos de causa desconocida.
El siguiente gráfico muestra una VEMP ocular normal. Ambos estudios fueron realizados en nuestro laboratorio.
Abajo: otro juego de VEMPs, oculares y cervicales normales, en un paciente con mareos de causa no vestibulares. En nuestra práctica solemos hacer VEMP a casi todos nuestros pacientes con mareos de causa desconocida, para confirmar la indemnidad completa del órgano vestibular.
VEMPs en condiciones patólogicas:
Ciertas
patologías vestibulares comprometen globalmente las respuestas
vestíbulo-miogénicas, tanto las cervicales como las oculares. Un ejemplo
de esto es el neurinóma del acústico o también denominado Schwanoma
vestibular, un tumor benigno originado generalmente en la rama
vestibular del nervio cocleo-vestibular u octavo par craneal (para mas
información vea la sección de estudio por imágenes de vértigo). Los
siguientes trazados realizados en nuestro laboratorio (Figura 1 y 2), en un paciente
con un neurinóma del acústico del lado izquierdo (trazado azul a derecha
de cada gráfico) evidencian claramente una respuesta ausente (es decir
sin curvas identificables) del lado izquierdo, contrastando con un
trazado normal del lado derecho (trazado en color rojo). En donde
pueden identificase las latencias normales, N1 y P1. En resumen con este
simple estudio se puede concluir que existe un compromiso global de las
2 sub-divisiones del nervio vestibular.
Figura 1 (oVEMP)
Figura 2 (cVEMP)
La siguiente figura muestra un registro
de una cVEMP de ambos oídos. El oído izquierdo con una deshicencia del canal
superior muestra unas respuestas amplias que surgen aun a bajos umbrales de estímulos
(65 db: figura 65 L). No evidente en el oído derecho.
Estudio no realizado en nuestro laboratorio
---------------------------------------------------------------------
El siguiente registro cVEMP, es de otro caso de deshicencia del canal
semicircular superior, en este caso del lado derecha. Note claramente la respuestas evocadas son visibles aùn a bajos umbrales y con gran amplitud.
Estudio realizado en nuestro laboratorio
-----------------------------------------------------------------------
Abajo otro caso de dehiscencia del canal superior , en este caso Bilateral (respuestas presentes hasta 70-65db). Se muestra el oVEMP (arriba ) y el CVEMP abajo:
Estudio realizado en nuestro laboratorio
----------------------------------------------------------
Mas casos: El siguiente cVEMP tomado a un paciente con enfermedad de Meniere del oído derecho, a las 3 semanas de la aplicación de getamicina intra-timpánica, muestra una desaparición de las curvas normales del lado derecho, que sí son claramente visibles en el oído izquierdo (latencias P1,N1). Estudio realizado en nuestro laboratorio.
Estudio realizado en nuestro laboratorio
Uso práctico de los VEMPs:
El VPPB es generado por la movilización de partículas u otolitos dentro de los canales semicirculares del oído interno (vea la sección de vértigo posicional paroxístico benigno). Como se comentó previamente, dichos otolitos son partículas que originariamente forman parte de otra estructura del oído interno llamada “macula utricular”, al dañarse la macula utrículo, dichas partículas son liberadas. Hoy gracias a las nuevas tecnologías podemos medir la integridad del utrículo y de la macula utricular. El siguiente es un ejemplo de esas nuevas tecnologías: el VEMP, es una técnica neurofisiológica que mide la función Sacular y Utricular, el Utrículo se mide con el VEMP ocular (oVemp), y el sáculo con el VEMP cervical (cVemp). El siguiente registro muestra un VEMP ocular y cervical en un paciente con un VPPB severo del lado derecho de origen postraumático. La flecha muestra el lugar donde debería esta la respuesta del utrículo del lado derecho. Note su casi ausencia de respuesta en comparación con el izquierdo. Por otro lado el VEMP cervical, presenta respuestas normales y simétricas, indicando un sáculo normal.
Estudios realizados en nuestro laboratorio.
---------------------------------------------------
VHIT. Test de impulso cefálico video asistido. (Video Head
Impulse test).
El test de impulso
cefálico o HIT fue descrito por Halmagyi y Curthoys
en 1988, y desde ese momento hasta la actualidad ha sido usado clínicamente para detectar déficit
de la función de
los canales semi circulares, más precisamente fallas en el reflejo vestíbulo-ocular. Mover la cabeza genera movimientos oculares conjugados y compensatorios hacia el lado opuesto: llamado "aVOR".
El test de impulso cefálico consiste en realizar movimientos cortos, súbitos y
no predecibles de la cabeza del paciente, en el plano del canal semicircular a evaluar. (P.e
movimientos horizontales para evaluar en canal horizontal.) y se evalúa la falla del aVOR.
Una falla
en el reflejo aVOR se expresará como una incapacidad del paciente para mantener los
ojos estables, es decir los ojos serán “arrastrados” por el rápido movimiento de
la cabeza, obligando al sujeto a hacer un movimiento rápido de re-ubicación ocular
llamados sacadas o movimiento sacádico compensatorio. (Vea también la sección de
neuritis vestibular).
Según algunos autores esta prueba clínica
puede tener “falsos” negativos debido a la presencia de movimientos
sacádicos "encubiertos" también llamados Covert (ver al final de esta página un ejemplo de covert). Así, el VHIT tiene la posibilidad
de hacer un registro cuantitativo de la maniobra, desestimar aquellas sacadas
encubiertas y comparar los resultados con patrones normales. El vHIT técnicamente consiste en realizar la maniobra de impulso cefálico asistida con un equipo de video-registro ocular combinado con un giróscopo para medir y comparar en forma simultanea la velocidad de la cabeza vs la velocidad de los ojos.
La medida de evaluación mas utilizda es la ganancia, ésta surge de dividir la velocidad de los ojos y la velocidad pico de la cabeza. Una ganancia de 1 (unidad) indicará que los ojos y la cabeza se mueven a la misma velocidad (aunque en sentido opuesto) es decir el aVOR será perfecto y por lo tanto la visión permanecerá estable con los moviemientos de la cabeza.

La siguiente prueba (figura de abajo) fue auto-administrada por el autor de esta
página utilizado un VHIT EYE SEECAM. Note que aún con pocas repeticiones puede
verse unas ganancias cercanas a la unidad, lo que representa la normalidad. Estímulo y registro en el plano horizontal.
El siguiente es otro ejemplo de un
vHit (se muestra sólo en el plano horizontal),
el gráfico de arriba las respuesta normales en un sujeto joven (18 años), note que las ganancias del VOR estan por arriba de 0,90 en forma bilateral. El el gráfico de abajo corresponde a un paciente
con lesión vestibular izquierda hace varios años (clínicamente presenta un
test de impulso cefálico alterado), ganacias de lado izquierdo 0,72 (por debajo del valor normal), a derecha las respuestas son normales, 1,0. Se utilizó un equipo de VHIT distinto al alterior presentado.
VHIT en el caso de una neuritis vestibular
de la rama superior en estadío crónico.
En el siguiente ejemplo se
muestra un estudio de vHIT en un paciente con una neuritis vestibular izquierda
en estadio crónico. En el caso típico, la neuritis vestibular afecta la rama
superior de nervio vestibular, es decir se genera un déficit en el territorio
inervado por esta rama. Por lo tanto lo esperable es un defecto en el VOR correspondiente
al canal semicircular lateral (horizontal) y anterior (en el caso mostrado es el izquierdo),
pero respetando el canal posterior izquierdo
que es inervado por la rama inferior del nervio vestibular.
Vea que en azul, se muestran las respuestas de del oído izquierdo
y en rojo la del derecho.
En los primero 2 gráficos (el canal lateral y anterior
izquierdo) se observa unas respuestas por debajo de lo normal. En el último grafico por otro lado,
se evidencia respuestas normales del canal inferior izquierdo. Todas las
respuestas promediadas del lado derecho están dentro de lo normal.
vHit en un caso de lesión vestibular unilateral derecha
inducida por gentamicina.
El siguiente caso corresponde a una trazado de un paciente
con una lesión unilateral derecha inducida por una ablación química por
gentamicina (trans timpánica) realizada 4 meses previos al estudio. El motivo
de la ablación fue indicada para el
control del vértigo un caso de Enfermedad
de Meniere refractaria al tratamiento médico. Puede verse claramente las diferencias en el
trazado entre el oído derecho y el izquierdo, como reflejo de una falla severa
del VOR a derecha. Vea las sacadas evidentes (overt) al final del registro del movimiento cefalico y ocular a derecha. Compare con un registro normal presentado previamente en esta página.
La ganancia del VOR horizontal a derecha fueron de 0,30 y a
izquierda del 0,76.
Otro caso altamente ilustrativo:
El registro de VHIT siguiente, se trata de una paciente con enfermedad de Meniere del oído derecho, resistente al tratamiento médico que requirió tratamiento trans timpánico con gentamicina (para más datos respecto a dicho tratamiento consulte la sección de enfermedad de Meniere). Se muestra el registro “antes” del tratamiento (note la flecha roja con ganancias cercanas a 1 del oído derecho) y el registro de VHIT “luego” del tratamiento transtimpánico (una vez más vea la flecha roja) se nota claramente la caída de la ganancias a casi la mitad (0,45). Adicionalmente surge la presencia de movimientos covert y overt, inexistente antes del tratamiento ototóxico con gentamicina. En conclusión se puede resumir que se ha reducido el pool de células vestibulares en forma significativa luego de la aplicación del fármaco.
Antes de la aplicación de gentamicina
Luego de la aplicación de gentamicina
El siguiente gráfico muestra un registro de un movimiento sacádico covert, o encubierto, durante el movimiento (el pico más alto). La curva más baja es corresponde al movimiento cefálico.
El siguiente video muestra una respuesta asimetría en el test de impulso cefálico (HIT). Puede verse las sacadas evidentes (overt), como un
resalto en el movimiento ocular hacia la derecha (es decir con el movimiento de la cabeza a izquierda).
Defectos comunes en el registro de Vhit (en construcción).
Ganancias del VOR por
arriba de la unidad:
- Puede verse en pacientes que usan lentes de aumento en forma
habitual que modifica la ganancia del VOR en mas.
- Defectos de calibración
- Mascara del equipo poco ajustada.
- Defecto técnico en el giróscopo.
- Movimiento de cabeza en un plano oblicuo o tortuoso.
-
Distancia al objetivo inadecuada (extremadamente corta).
Irregularidades en el
trazado:
- Movimientos sacádicos contra-compensatorios.
- Movimientos oculares extralimitados (overshoot) no covert.
- Movimiento de contra oscilación
--------------------------------------------------------------------------------------------------
ESTUDIO DE LA VERTICALIDAD Y HORIZONTALIDAD SUBJETIVA SVV/SVH
(Lic. Florencia Sanguineti)
Constituye un test simple para evaluar la función utricular estática. El estudio consiste en la colocación por parte del paciente de una barra en posición vertical u horizontal según se le indique. Pacientes con lesión en la vía gravitacional presentarán alteración del reflejo otolítico ocular, torsión ocular y alteración de SVV y SVH. El grado de torsión ocular se corresponderá directamente con el grado de inclinación de la visual subjetiva. Este estudio es especialmente útil para evaluar la función utricular en la fase aguda de la neuritis vestibular con compromiso de la rama superior y su evolución. De esta forma brinda información tanto para el diagnóstico médico como para establecer objetivos en la rehabilitación vestibular.
Adicionalmente, los pacientes con lesiones de la vía vestibular central (cerebral), suele tener inclinaciones subjetivas que pueden ser extremas y persistente, lo cual convierte a este test en una herramienta útil para estudiar pacientes con lesiones multifocales o complejas y desequilibrio persistente o en casos con lesiones por arriba de la vía vestibular principal (cortico-subcortical).
La siguiente figura muestra un estudio de SVV y SVH normal, note que los valores promedios obtenidos se encuentran sobre una verticalidad (90º) y horizontalidad (0º) casi perfecta.
Por otro lado , un estudio patológico mostrará un desplazamiento angular de la horizontalidad y/o verticalidad en más de 2º (según el laboratorio el límite de normalidad podrá variar entre 2 y 2,5º). El siguiente estudio muestra un caso patológico. Note el promedio del desplazamiento (inclinación) angular auto-percibida por el paciente. En el caso de la horizontalidad supera los 3º.
Ambos estudios fueron realizados en nuestro laboratorio.
-------------------------------------------------------------------------------
Emisiones otoacústicas
Las pruebas de emisiones otoacústicas, y sus variantes abreviadas como OAE, DPOAE (emisiones otoacústicas por productos de distorsión), o TEOAE ( otoemisiones acústicas transitoria evocadas), son herramienta muy utiles en la evaluación de la audición. Las OAE son señales acústicas débiles que emergen desde las células ciliadas externas situado en la cóclea del el oído interno, en respuesta a los estímulos presentados. Esta prueba es una medida de función coclear; no es una prueba de umbrales como una prueba de audición. Mide un respuesta acústica desde el oído interno aun estímulo de sonoro externo. Esta prueba es ideal como parte de una batería de pruebas cuando se trata de determinar funcion auditiva en los lactantes, niños pequeños, y pacientes que de otra manera no pueden o no responder a las pruebas de comportamiento típicamente empleada.
Para obtener un OAE adecuado se necesita un conducto auditivo externo sin obstrucciones, ausencia de patología significativa del oído medio, y un funcionamiento adecuado de las células ciliadas externas cocleares.
La importancia clínica de OAE es que sólo se producen en una cóclea normal, con audición normal o casi normal. Si hay daño en las células ciliadas externas que producen pérdida de audición leve, las OAEs no serán evocadas. Una regla de oro es que las emisiones otoacústicas están presentes si la audición es de 35 dB o mejor. Debido a que las emisiones otoacústicas son evocados por señales transitorias que tienen una amplia respuesta de frecuencia, una amplia región de la cóclea responde, proporcionando información sobre la gama de frecuencias de 1000 Hz a 4000 Hz. Hay Disminución del OAE con la edad.
Los dispositivos de OAE utilizados en la mayoría de las clínicas son "screeners". Normalmente comprueban 5-10 frecuencias e informar si la relación señal / ruido excede un límite preestablecido, en el que se indica que el oído es un "pasa", o si no pasa, una "referencia". Este tipo de salida "go /no-go" a menudo es útil para decidir si hay algún problema de audición - personas que "pasan" todas las frecuencias es poco probable que tenga algo serio en su oído interno. OAE son rápidas y no molesta a los pacientes.
Este estudio puede ser útil en casos de ototoxicidad y para diferencia lesiones intra-cocleares de las retro-coclares.
El siguiente es un ejemplo de DPOAE muestra unas respuestas normales del oído derecho - en rojo (todas las respuestas “pasan” (vea el tilde). Mientras que en el lado izquierdo (grafico azul) ninguna frecuencia logra pasar el ruido de base en forma significativa. Estudios realizados en nuestro laboratorio.
El siguiente es otro registro en un caso de Enfermedad de Meniere del oído derecho, (trazado color rojo). La respuesta en el oído enfermo es claramente asimétrica respecto al sano, todas las frecuencias exploradas se encuentran bajo el umbral.
1.a. Estabilidad
Visual.
La afección del sistema de estabilidad visual se
manifiesta clínicamente por dos formas, una es la presencia de un nistagmus (movimiento
ocular rítmico e involuntario que aleja el ojo del punto de fijación) y el otro es la inestabilidad visual por la presencia de intrusiones o sacudidas rapidas oculares no ritmicas (sacádicas). El siguiente
video muestra el examen de un nistagmus vertical hacia abajo, visible en el
video tanto el movimiento ocular como el registro correspondiente en color azul
(vea también la sección síndromes vestibulares centrales)
Una característica de los nistagmus de origen central, es que
la fijación visual suele no modificar la velocidad del mismo, es decir no hay inhibición
por la fijación visual. En ocasiones puede haber un aumento de la velocidad del
nistagmus con fijación, tal es el caso de los nistagmus congénitos.
Vea el
siguiente gráfico que muestra un nistagmus central de tipo vertical hacia abajo
(trazado azul) con y sin fijación, note la poca influencia del nistagmus con el
efecto de la fijación visual.
2.Pruebas posturales y posicionales:
Pruebas posturales estáticas
Durante la evaluación videonistagmográfica en el segmento de test posturales, pueden surgir nistagmus compatible con un VPPB del canal posterior aun en maniobras no específicas de ese canal. Por ejemplo en el siguiente gráfico, al rotar la cabeza en decúbito hacia la izquierda, surge un nistagmus vertical hacia arriba transitorio, esto se debe a que las partículas se movilizan también en otras condiciones fuera de las maniobras específicas (Dix-Hallpike).
Registro videnistagmográfico en el canal vertical, durante la rotación de la cabeza en decúbito a izquierda. Se evidencia un nistagmus vertical autolimitado.
En el siguiente video se muestra otro caso similar, en este caso la maniobra es la de decúbito plano 0°, vea la respuesta obtenida en un caso de VPPB del canal posterior izquierdo.
Registro videnistagmográfico en el canal vertical, durante la rotación de la cabeza en decúbito a izquierda. Se evidencia un nistagmus vertical autolimitado.
En el siguiente video se muestra otro caso similar, en este caso la maniobra es la de decúbito plano 0°, vea la respuesta obtenida en un caso de VPPB del canal posterior izquierdo.
Pruebas posicionales (Dix- Hallpike)
El siguiente video muestra un caso de VPPB del canal posterior izquierdo, note el nistagmus generado durante la prueba de Dix-Hallpike.
Vea también la sección de vértigo posicional paroxistico benigno-VPPB.
3. Pruebas
diagnósticas:pruebas calóricas
Este consiste en irrigar con agua fría (a 30° centígrados) ambos
oídos (de uno a la vez) y evaluar la respuesta que genera el laberinto al ser
enfriado, dicha respuesta es documentada en forma de nistagmus, el
movimiento ocular se puede registrar por medio de una videonistagmografía o una
electronistagmografía. El mismo procedimiento se repite con agua caliente (a
44° centígrados) para ambos oídos, esto se denomia prueba bitérmica alternante. Finalmente si uno de los laberintos o
de los nervios vestibulares se encuentran dañados serán incapaces de generar
respuesta frente a dichos estímulos, es decir habrá una hipofunción vestibular unilateral.
El Siguiente video muestra una respuesta nistagmica durante una prueba calórica con agua a 44º sobre el oído izquierdo. Note que el nistagmus va hacia la izquierda (hacia el agua caliente).
Fundamentos de las pruebas calóricas.
Las Pruebas
calóricas se basan en el principio de generación de variación térmica dentro del canal auditivo externo; y por lo tanto generando el mismo cambio de la temperatura en oído medio,
esta variación térmica cambia la densidad de
endolinfa dentro del canal semicircular horizontal (lateral), produciendo corrientes de convección que estimulan las células sensoriales
situados en la
cresta ampular. Se coloca al
paciente en decúbito dorsal a 30
º con respecto al plano horizontal.
Esta posición coloca el canal lateral en el plano vertical, como una columna de líquido, y coloca la cresta ampular
superiormente.
El principio que subyace a la estimulación
calórica es que los laberintos normales tienden
a responder de forma simétrica, medible dentro de un rango normal conocido previamente. Una
respuesta ausente o disminuida
indica disfunción vestibular periférica. En este
contexto, la interpretación de la prueba calórica
debe comparar ambos lados, así
como valores absolutos.
Predominio laberíntico/ preponderancia vestibular / paresia vestibular / canal paresia vestibular/ paresia laberíntica.
Son distintas formas de expresar una asimetría en las respuestas calóricas
entre ambos oídos. O se indica el laberinto
lesionado con poca respuesta o “paresia”, o se menciona el laberinto con mejor respuesta
o “predomínate o preponderante”.
Jongkees en 1948, publicó una fórmula para el cálculo de paresia laberíntica-PL
(función perdida o disminuida de un laberinto en comparación con el laberinto contralateral, se expresa en porcentaje de asimetría. Este autor utilizó la estimulación con agua (250 ml por
minuto de flujo a
30 ° C y 44 ° C) y se estableció que paresia laberíntica
era una diferencia de más de 20% en la respuesta nistagmográfica entre
ambos lados; el laberinto enfermo es el que tiene una respuesta calórica
más deficiente (paresia). El
punto de corte de normalidad para considerar La Paresia (o asimetría) varía entre 20 y 33% según las normativas de cada
centro médico.
Preponderancia o predominancia direccional
(PD):
Jongkees definió DP como una tendencia de mayor intensidad del nistagmus hacia una dirección determinada en comparación con el otro. Al igual que con PL, los valores de PD normales varían entre Los distintos centros, y van desde 22% a 33%. El significado clínico de la PD es controvertido. La PD se ve comúnmente en pacientes que presentan nistagmous espontáneo, que ocurre en la misma dirección. También se la puede observar en las enfermedades vestibulares centrales o periféricas o en las lesiones de la corteza. La PD también puede ser vista en sujetos normales. Dada esta variabilidad, DP no siempre se correlaciona con la enfermedad del sistema vestibular, y no tiene valor para localizar el sitio de las lesiones.
Hiperreflexia calórica:
Hiperreflexia es la situación en la que nistagmus inducido durante las pruebas calórica excede el rango normal. Algunos investigadores han establecido que hiperreflexia es una respuesta nistagmográficas de más de 40º/seg a 80 º/seg de velocidad de fase lenta individual de cada respuesta. Puede estar asociada con enfermedades vestibulares centrales o periféricos. hiperreflexia bilateral (en todas las respuesta) se la puede observar en las enfermedades vestibulares centrales. En un estado de normalidad, el flóculo cerebeloso inhibe las neuronas del núcleo vestibular, lo que inhibe la VOR. Lesión en esta región afecta esta función inhibidora, aumentando el estado de excitación del núcleo vestibular, lo que resulta en la hiperreflexia bilateral. Hiperreflexia Bilateral sin ninguna causa aparente – puede verse en estados de ansiedad o en el consumo de medicamentos psicoactivos.
El siguiente
grafico muestra comparativamente ras respuesta con agua a 44º derecho e
izquierdo en un caso de lesión cerebelosa, donde puede verse una hiperreflexia
, con respuesta sumadas ambas de mas de 140º /seg , versus las respuestas
normales, de cerca de 24º/seg , de un sujeto sin lesión cerebelosa.
Hiporreflexia
Bilateral
En la definición de déficit vestibular bilateral, las respuestas totales (las 4 irrigaciones) de menos de 20 º/seg puede ser una zona gris para diagnosticar una paresia vestibular bilateral (se requiere una prueba de sillón rotatorio para definirla). Las respuestas de menos de 11° / seg son altamente sugestivos de una reducción bilateral, en irrigaciones bilateral y 6 ° / seg para la estimulación fría bilateral. En estos casos, PL y PD serían normales, ya que no hay asimetría funcional, pero sin embargo, no indicaría una función vestibular normal. Una disminución Bilateral de las respuestas calóricas puede ser vista en pacientes que utilizan medicamentos que deprimen la función laberíntica, como, benzodiacepina, dramamine, cinaricina y flunarizina. Las causas de la hipo o arreflexia persistente pueden estar asociados con ototoxicidad por gentamicina.
- El siguiente gráfico muestra un estudio de un paciente con hiporreflexia vestibular bilateral, note las baja respuestas, las cuales suman menos de 10 º/seg.
Otro caso
similar de afección bilateral, con el registro nistágmico completo (nistagmus:
en azul oído izquierdo y rojo oído derecho). En el gráfico de mariposa al pie,
los puntos azules corresponde a agua fría y los rojos a agua caliente.
Note la prácticamente ausencia de respuesta en las cuatro irrigaciones. Se
trata de un caso de enfermedad autoinmune del oído interno con afección
bilateral.
Por otro lado, "hiporeflexia unilateral", es cuando las respuestas de un oído son mas bajas respecto al otro en mas de 25%. Típicamente la neuritis vestibular es el caso prototípico. Vea mas adelante.
Es de buena práctica clínica, que en un contexto de
respuestas ausentes o excesivamente pobres, realizar una prueba calórica
accesoria a la anterior pero con un estímulo fisiológicamente mas potente,
denominada “prueba de agua helada”. Esta
prueba utiliza agua fría, pero a menor temperatura que la utilizada para las
pruebas clásica bi térmicas. El siguiente gráfico muestra una prueba de agua helada,
se logra documentar que existe cierto grado de respuestas residuales.
Por otro lado, "hiporeflexia unilateral", es cuando las respuestas de un oído son mas bajas respecto al otro en mas de 25%. Típicamente la neuritis vestibular es el caso prototípico. Vea mas adelante.
Disrítmia del nistagmus calórico.
Esta se define como irregularidad en la amplitud y la frecuencia del nistagmus calórico. Este hallazgo se ha asociado con enfermedades de la neurona motora. Disrítmia del nistagmus calórico también puede ser visto en pacientes con ansiedad o cansancio.
El uso de ejercicios de alerta inadecuados o la presencia del fenómeno de Bell podría resultar en la pérdida periódica de la respuesta calórica.
El siguiente trazado muestra una respuesta calórica disrítmica donde
puede verse al menos 3 patrones diferentes de respuesta, sin inhibición a izquierda
(ondas amplias), respuesta normal y adecuada en el centro y finalmente una
fuerte inhibición de la respuesta calórica a la derecha (desaparición del nistagmus).
Respuestas con micro trazado: el siguiente video muestra una
respuesta calórica, que si bien es disrritmica, presenta zonas con micro-trazado
es decir con nistagmus reducido en amplitud, preservando la frecuencia
habitual.
Gráficos de las respuestas
calóricas.
Existen distintas formas de graficar
los test calóricos. Por frecuencia de batidas (grafico de la izquierda), por
pico de velocidad de fase lenta (grafico de la derecha), y por cuentas o PODS
(abajo) donde la velocidad de fase lente individual de cada batida es graficada
en un punto de color en forma de cuentas.
OD: oído derecho, OI oído izquierdo. 30º o 44º (grados)
Errores técnicos
durante la irrigación con agua de alguno de los oídos puede mostrar respuestas
pobres selectivas para esa irrigación, siendo per se paradójicas ya que la irrigación
del mismo oído con otra temperatura si es capaz de obtener respuestas. Este es
el sentido de hacer 2 estímulos (temperaturas) de cada oído independientemente.
El siguiente grafico muestra una falla técnica durante le irrigación con agua
caliente (44º) del oído derecho, vea que la respuesta de ese oido fue pobre.
En el mismo caso, cuando la irrigación sobre el OD a
44º fue repetida el trazado y la simetría entre ambos oído fue recuperada. Es
decir no fue una lesión vestibular de ese oído sino un error técnico.
Hay distintas variantes de las pruebas calóricas,
pero en la actualidad, el estándar es la prueba calórica bitérmica.
Variantes de
las pruebas calóricas:
- · Bitérmica altérnate con agua
-
- · Bitérmica altérnate con aire
-
- · Monotérmica (se usa sólo agua fría o sólo agua caliente)
- · Prueba de agua helada
Cuando se utiliza aire, existe una mayor variabilidad que el agua. En la prueba monotérmica hay menos promediación de
datos por lo que la precisión del
test baja. Las prueba bitérmicas demandan mas tiempo en
su realización aunque tienen mayor precisión de los resultados.
La prueba de agua helada (lo cual representa un estímulo mas intenso) se utiliza para determinar si existe algo de
respuesta residual en el caso de una lesión vestibular severa , si respuesta en
los test calórico a temperatura estándar (es decir 30º y 44º).
Prueba monotérmica:
El siguiente
gráfico muestra un registro monotérmico realizado con agua caliente, en un caso
de lesión (hipofunción) derecha. Note que en el lado derecho la respuesta fue
pobre respeto a la izquierda. La asimetría es evidente, sin embargo en ausencia
de otra anormalidad en el resto del estudio videonistagmográfico (p.e nistagmus
inducido por la vibración cervical o agitación cefálica) debe ser analizado con
precaución. Esos casos deberían definirse con un estudio bitérmico alternante.
En el caso
presentado la vibración y la agitación cefálica apoyaron el diagnostico de hipofunción
vestibular derecha ya que ambos desencadenaron un nistagmus a izquierda,
reflejando un asimetría funcional vestibular, congruente con el test calórico. Vea los siguiente gráficos:
Inhibición
visual de las respuestas vestibulares:
Durante las pruebas calóricas (que se realizan sin fijación visual,
es decir en la oscuridad o con los ojos cerrados, según se la técnica), es posible
evaluar el efecto que ejerce la fijación visual sobre las mismas. Normalmente
fijar la visión en un punto (es decir descubrir la tapa de las lentes de video,
en el caso de un videonistagmógrafo o abrir los ojos en el caso de un electronistagmógrafo)
debe ejercer un potente efecto inhibitorio. Este efecto inhibitorio se refleja
como una brusca caída en la velocidad del nistagmus (en la velocidad de fase lenta
y en la amplitud) el trazado final mostrara lo siguiente:
En cada prueba calórica se realizó el test de fijación visual
(flecha negra), note la caída que sufre la velocidad del nistagmus y como
recupera cuando el paciente es puesto nuevamente en la oscuridad post fijación (Líneas
horizontales rojas, corresponde a la respuestas , antes durante y posterior a
la fijación). Mediante un calculo matemático es posible obtener un proproción o indice entre ambas respuestas (con y sin fijación) denominado "Indice de supresión vestibular por fijación visual (IF)".
El siguiente video muestra la respuesta normal de la fijación visual durante una prueba calórica.
El siguiente video muestra la respuesta normal de la fijación visual durante una prueba calórica.
Índice de supresión vestibular por fijación visual (IF):
Se calcula: VFL con fijación / VFL sin fijación X 100: IF (%)
En el caso anterior: IF= 10%.
Se considera una IF normal a un valor menor a 60%, valores
mayores pueden verse en múltiples patologías de origen central, no obstante
resulta característico de las lesiones a nivel de la línea media del cerebelo.
En condiciones patológicas.
El siguiente grafico muestra un registro de una prueba calórica
en un paciente con una lesión cerebelosa donde a simple vista puede verse que la fijación visual
fue incapaz de disminuir la velocidad del nistagmus generada en la prueba calórica
(registro de abajo). Este hallazgo es típico de las lesiones centrales y suele
asociarse a otras anormalidades oculomotoras. (comparela con las respuestas nistagmicas en condiciones normales mostradas en el video anterior).
Precauciones para realizar las pruebas calóricas:
Por lo general no sería apropiado llevar a cabo las pruebass calóricas si alguno de los siguientes está presente:
- Historia de la hipertensión (no controlada o descompensada)
- Historial de problemas cardiacos (arritmias especialmente bradicardia o Stoke-Adams; en fase aguda o descompensada), Otros ejemplos, serían angina inestable, infarto de miocardio reciente (dentro de los últimos 3 a 6 meses).
- Trastornos Psicóticos / trastornos neuróticos (aguda o fase descompensada)
- Epilepsia (no controlada o descompensada).
- Cirugía ocular reciente (en los 3 meses anteriores).
- Cirugías de oído (dentro de los últimos 6 meses).
- Otitis externa.
Aspectos generales sobre la realización de la VNG para profesionales
Existen en la medicina múltiples
ejemplos en los cuales la calidad de un estudio complementario destinado al
diagnóstico de una enfermedad, depende más de la experiencia y dedicación del
examinador que de la sofisticación técnica del dispositivo utilizado. Este precepto
se aplica también a los estudios de diagnostico en la patología vestibular.
Teniendo en cuenta que esencialmente
la VNG registra y grafíca los movimientos oculares pero que dichos movimientos también
pueden ser vistos en vivo en el monitor, la interpretación de los resultados
tiene varios niveles de análisis:
El primero lo realiza el profesional que ejecuta el test,
1) determinado por ejemplo, si hay una coherencia o exactitud entre el registro y la observación directa del ojo en el
monitor. Suelen surgir movimientos oculares de gran valor diagnostico no detectados en el
trazados (p.e nistagmus torsionales), o trazados patológicos en ausencia a de
movimientos oculares (p.e artificios).
Corrigiendo la calibración en el momento si se ha alterado durante el estudio.
Corrigiendo la calibración en el momento si se ha alterado durante el estudio.
2) Durante los
test calóricos, realizando una lectura rápida, interpretando si ha habido una posible falla
durante la irrigación calórica o si las respuestas son anormales pero
atribuibles a fallas técnica (p.e error en una irrigación aislada), una vez
terminado el estudio resulta engorroso repetir el test calórico.
3) Registrando “fielmente” los hallazgos
obtenidos durante el estudio, los cuales deben ser impresos para su lectura. Lo
que no fue registrado no puede ser reinterpretado en un segundo tiempo.
4) La recolección
de los datos clínicos del paciente se realiza en este nivel , esos datos
resultan críticos para una adecuada interpretación
del estudio.
5) La fatiga
del paciente y del examinador puede llevar a errores u omisiones.
6) Clásicamente
se puede decir que un estudio de VNG bien hecho puede ser informado durante la realización del
mismo.
Interpretación del registro en un segundo tiempo:
En algunas ocasiones se realizan la interpretación del
estudio por un profesional que no participó directamente del la realización del
estudio.
1) Se suele usar
en los equipos de trabajo institucionales.
2) Esto tiene
la ventaja que permite abstraerse del caso e interpretar mas críticamente los
resultados y platear diagnósticos diferenciales. Limpiar y editar los
registros pacientemente.
3) La fatiga
no resulta tan importante como para conducir a errores que cuando el informe se
realiza en primera instancia post estudio.
4) Las fallas aquí
generalmente tienen que ver con la ausencia del feedback con el paciente y los
defectos técnicos del registro realizado.
Control final: En ciertos centros, los estudios sufren una revisión
final por un profesional experimentado independiente que detecta errores de interpretación
o de graficación. Elementos que tienen que ver con un control de calidad del
centro médico.
Resumen:
La utilidad de la ENG y de la VNG depende tanto de la administración técnica de prueba como de la interpretación de los resultados.
En este momento, no hay ningún organismo que genere las credenciales necesarias
para que los operadores técnicos efectúen e interpreten el estudio. Tales operadores son a menudo profesionales con formación relacionada aunque puede incluir también a personas con poca o ninguna formación
técnica.
Esta situación contribuye a un grado
elevado de variabilidad técnica
de las distintas pruebas vestibulares y en los distintos centros.
La interpretación del estudio es aún más importante que la administración de la
prueba, aunque logicamente, es imposible interpretar de
manera fiable los resultados de pruebas técnicamente viciadas o de mala calidad. A pesar de estas
advertencias, hay numerosos centros especializados y grupos que tienen las
aptitudes, capacidades y conocimientos para producir resultados
confiables y clínicamente útiles.
Comentarios: El autor considera que es ideal que el informe final sea elaborado
por el profesional que realizó o supervisó presencialmente el estudio de VNG.
Desaconsejamos a los autodidactas, que realizan los estudio sin un
adecuando entrenamiento, y a la tercerización interminable, en la cual varios
operadores realizan cada uno una parte
del estudio.
Resumen:
La utilidad de la ENG y de la VNG depende tanto de la administración técnica de prueba como de la interpretación de los resultados.
En este momento, no hay ningún organismo que genere las credenciales necesarias
para que los operadores técnicos efectúen e interpreten el estudio. Tales operadores son a menudo profesionales con formación relacionada aunque puede incluir también a personas con poca o ninguna formación
técnica.
Esta situación contribuye a un grado
elevado de variabilidad técnica
de las distintas pruebas vestibulares y en los distintos centros.
La interpretación del estudio es aún más importante que la administración de la
prueba, aunque logicamente, es imposible interpretar de
manera fiable los resultados de pruebas técnicamente viciadas o de mala calidad. A pesar de estas
advertencias, hay numerosos centros especializados y grupos que tienen las
aptitudes, capacidades y conocimientos para producir resultados
confiables y clínicamente útiles.
Problemas Técnicos
y limitaciones de la VNG.
Múltiples problemas técnicos pueden surgir a la hora de
realizar una VNG o ENG, algunos son de difícil solución, como es el caso de
pestañas oblicuas y proyectadas sobre la pupila que generan artificio por distorsión
del límite pupilar, otros defectos relacionados son el pobre contaste írido-pupilar,
el rímel definitivo y los nevus (lunares) de la esclera. Todos modifican la distribución uniforme y el balance de grises, necesarios para la ubicación pupilar.
Algunos movimientos faciales y oculares pueden deteriorar la
calidad de un trazado video nistamográfico, y hacen imposible la interpretación
en el caso de una electronistgmografía, tal es caso p.e de la Sincinecia palpebral,
es decir un movimiento involuntario solidario a otro movimiento voluntario. El
siguiente video muestra un caso de sincinecia palpebral inducida por el habla o
por la gesticulación de la cara, sin parálisis facial asociada.
Problemas Técnicos y limitaciones de la VNG.
Diferencias de calibración entre VNG y ENG.
Aunque el procedimiento es esencialmente el mismo , los
principios subyacentes de la calibración para las pruebas ENG y VNG son
completamente diferentes . En
ENG, los movimientos oculares se determinan indirectamente midiendo el
potencial corneoretinal (CRP ) . El
CRP es diferente de una persona a otra persona y cambia con el tiempo en la
misma persona . Por
lo tanto, debe realizarse la calibración varias veces durante la prueba ENG. Además,
los cambios en las condiciones de iluminación y movimiento oculares intensos del
paciente pueden cambiar el CRP y requerirán la recalibración (Norman y Brown,
1999 ) . En
contraste, los movimientos oculares en VNG se determinan directamente mediante
la medición de los movimientos de la pupila. El
procedimiento de calibración en VNG es una simple conversión de las unidades
del sistema de coordenadas de la cámara a la del sistema de coordenadas de los ojos.
Por lo tanto, es necesaria la recalibración solamente si las cámaras o las
gafas se mueven con respecto a los ojos del paciente.
-----------------------------------------------------
Potencial evocado vestíbulo-miogénico
VEMP
El cVEMP, significa potencial
evocado vestíbulo-miogénico cervical. Es un test neurofisiológico, que evalúa la función
central del sistema vestibular, más precisamente el sáculo (que es uno de los sistemas
otolíticos). Se realiza un estímulo auditívo con un tono intenso y se evalúa la respuesta
a nivel de los musculo del cuello (actividad electromiografica), específicamente
a nivel de esternocleidomastoideo. El
estudio es comparativo interaural. Permite colaborar en el
diagnóstico de: fístula perilinfática, dehiscencia del canal superior, en
paciente con fenómeno de Tulio y en la neuritis vestibular de la rama inferior.
Se debe analizar la amplitud, el
umbral de excitabilidad y la latencia en la aparición de respuestas.
El siguiente gráfico muestra una VEMP cervical normal.
En el año 1992, Colebatch y Halmagyi, reportaron que una respuesta Sonora de alta intensidad podría generar una respuesta motora de atenuación en el musculo esternocleidomastoideo. Esta respuesta “sonomotora” fue denominada potencial evocado vestíbulo miogénico (o VEMP en inglés). Específicamente como las respuestas obtenidas al estímulo auditivo se registraban a nivel de los músculos cervicales, fue denominado “VEMP cervical o CVEMP. Los mismos autores y en trabajos sucesivos demostraron que la respuesta cVEMP proviene del sáculo. El sáculo es uno de los dos órganos sensoriales del sistema vestibular encargado de la percepción de la aceleración lineal (p.e la gravedad) y la posición final de la cabeza. El VEMP representa un potencial de latencias cortas (cerca de 13 ms) y hay consenso para considerarlo una de las pruebas funcionales claves de la evaluación del sistema vestibular y del equilibrio. Por otro lado, aplicando el mismo principio neurofisiológico, Rosengren , Welgampola y otro autores demostraron que se obtenían respuestas motoras evocadas (potencial evocado) a nivel de los músculos extraoculares , similar a los cervicales, pero de menor amplitud y representado una respuesta de iniciación de la actividad electromiografica de los músculos oculares, a estos potenciales se los denomina VEMP ocular u oVEMP. Luego de algunas discrepancias, La evidencia actual sobre el origen del oVEMP , se considera que refleja la actividad del “utrículo”.- Esta estructura resulta critica para la estabilidad y se la considera el lugar anatómico donde surgen los “otolitos” que generan el VPPB (vea la sección de vértigo posicional paroxístico benigno). Estos test deben ser indicados en cualquier paciente con problemas del equilibrio en los cuales el diagnostico no fuese claro por otros medios o en caso de mareos de causa desconocida.
El siguiente gráfico muestra una VEMP ocular normal. Ambos estudios fueron realizados en nuestro laboratorio.
Abajo: otro juego de VEMPs, oculares y cervicales normales, en un paciente con mareos de causa no vestibulares. En nuestra práctica solemos hacer VEMP a casi todos nuestros pacientes con mareos de causa desconocida, para confirmar la indemnidad completa del órgano vestibular.
El siguiente gráfico muestra una VEMP cervical normal.
En el año 1992, Colebatch y Halmagyi, reportaron que una respuesta Sonora de alta intensidad podría generar una respuesta motora de atenuación en el musculo esternocleidomastoideo. Esta respuesta “sonomotora” fue denominada potencial evocado vestíbulo miogénico (o VEMP en inglés). Específicamente como las respuestas obtenidas al estímulo auditivo se registraban a nivel de los músculos cervicales, fue denominado “VEMP cervical o CVEMP. Los mismos autores y en trabajos sucesivos demostraron que la respuesta cVEMP proviene del sáculo. El sáculo es uno de los dos órganos sensoriales del sistema vestibular encargado de la percepción de la aceleración lineal (p.e la gravedad) y la posición final de la cabeza. El VEMP representa un potencial de latencias cortas (cerca de 13 ms) y hay consenso para considerarlo una de las pruebas funcionales claves de la evaluación del sistema vestibular y del equilibrio. Por otro lado, aplicando el mismo principio neurofisiológico, Rosengren , Welgampola y otro autores demostraron que se obtenían respuestas motoras evocadas (potencial evocado) a nivel de los músculos extraoculares , similar a los cervicales, pero de menor amplitud y representado una respuesta de iniciación de la actividad electromiografica de los músculos oculares, a estos potenciales se los denomina VEMP ocular u oVEMP. Luego de algunas discrepancias, La evidencia actual sobre el origen del oVEMP , se considera que refleja la actividad del “utrículo”.- Esta estructura resulta critica para la estabilidad y se la considera el lugar anatómico donde surgen los “otolitos” que generan el VPPB (vea la sección de vértigo posicional paroxístico benigno). Estos test deben ser indicados en cualquier paciente con problemas del equilibrio en los cuales el diagnostico no fuese claro por otros medios o en caso de mareos de causa desconocida.
El siguiente gráfico muestra una VEMP ocular normal. Ambos estudios fueron realizados en nuestro laboratorio.
Abajo: otro juego de VEMPs, oculares y cervicales normales, en un paciente con mareos de causa no vestibulares. En nuestra práctica solemos hacer VEMP a casi todos nuestros pacientes con mareos de causa desconocida, para confirmar la indemnidad completa del órgano vestibular.
Ciertas patologías vestibulares comprometen globalmente las respuestas vestíbulo-miogénicas, tanto las cervicales como las oculares. Un ejemplo de esto es el neurinóma del acústico o también denominado Schwanoma vestibular, un tumor benigno originado generalmente en la rama vestibular del nervio cocleo-vestibular u octavo par craneal (para mas información vea la sección de estudio por imágenes de vértigo). Los siguientes trazados realizados en nuestro laboratorio (Figura 1 y 2), en un paciente con un neurinóma del acústico del lado izquierdo (trazado azul a derecha de cada gráfico) evidencian claramente una respuesta ausente (es decir sin curvas identificables) del lado izquierdo, contrastando con un trazado normal del lado derecho (trazado en color rojo). En donde pueden identificase las latencias normales, N1 y P1. En resumen con este simple estudio se puede concluir que existe un compromiso global de las 2 sub-divisiones del nervio vestibular.
Figura 1 (oVEMP)
Figura 2 (cVEMP)
La siguiente figura muestra un registro de una cVEMP de ambos oídos. El oído izquierdo con una deshicencia del canal superior muestra unas respuestas amplias que surgen aun a bajos umbrales de estímulos (65 db: figura 65 L). No evidente en el oído derecho.
Estudio no realizado en nuestro laboratorio
---------------------------------------------------------------------
El siguiente registro cVEMP, es de otro caso de deshicencia del canal semicircular superior, en este caso del lado derecha. Note claramente la respuestas evocadas son visibles aùn a bajos umbrales y con gran amplitud.
Estudio realizado en nuestro laboratorio
-----------------------------------------------------------------------
Abajo otro caso de dehiscencia del canal superior , en este caso Bilateral (respuestas presentes hasta 70-65db). Se muestra el oVEMP (arriba ) y el CVEMP abajo:
Estudio realizado en nuestro laboratorio
----------------------------------------------------------
-----------------------------------------------------------------------
Abajo otro caso de dehiscencia del canal superior , en este caso Bilateral (respuestas presentes hasta 70-65db). Se muestra el oVEMP (arriba ) y el CVEMP abajo:
Estudio realizado en nuestro laboratorio
----------------------------------------------------------
Estudio realizado en nuestro laboratorio
Uso práctico de los VEMPs:
El VPPB es generado por la movilización de partículas u otolitos dentro de los canales semicirculares del oído interno (vea la sección de vértigo posicional paroxístico benigno). Como se comentó previamente, dichos otolitos son partículas que originariamente forman parte de otra estructura del oído interno llamada “macula utricular”, al dañarse la macula utrículo, dichas partículas son liberadas. Hoy gracias a las nuevas tecnologías podemos medir la integridad del utrículo y de la macula utricular. El siguiente es un ejemplo de esas nuevas tecnologías: el VEMP, es una técnica neurofisiológica que mide la función Sacular y Utricular, el Utrículo se mide con el VEMP ocular (oVemp), y el sáculo con el VEMP cervical (cVemp). El siguiente registro muestra un VEMP ocular y cervical en un paciente con un VPPB severo del lado derecho de origen postraumático. La flecha muestra el lugar donde debería esta la respuesta del utrículo del lado derecho. Note su casi ausencia de respuesta en comparación con el izquierdo. Por otro lado el VEMP cervical, presenta respuestas normales y simétricas, indicando un sáculo normal.
El VPPB es generado por la movilización de partículas u otolitos dentro de los canales semicirculares del oído interno (vea la sección de vértigo posicional paroxístico benigno). Como se comentó previamente, dichos otolitos son partículas que originariamente forman parte de otra estructura del oído interno llamada “macula utricular”, al dañarse la macula utrículo, dichas partículas son liberadas. Hoy gracias a las nuevas tecnologías podemos medir la integridad del utrículo y de la macula utricular. El siguiente es un ejemplo de esas nuevas tecnologías: el VEMP, es una técnica neurofisiológica que mide la función Sacular y Utricular, el Utrículo se mide con el VEMP ocular (oVemp), y el sáculo con el VEMP cervical (cVemp). El siguiente registro muestra un VEMP ocular y cervical en un paciente con un VPPB severo del lado derecho de origen postraumático. La flecha muestra el lugar donde debería esta la respuesta del utrículo del lado derecho. Note su casi ausencia de respuesta en comparación con el izquierdo. Por otro lado el VEMP cervical, presenta respuestas normales y simétricas, indicando un sáculo normal.
Estudios realizados en nuestro laboratorio.
VHIT. Test de impulso cefálico video asistido. (Video Head
Impulse test).
El test de impulso
cefálico o HIT fue descrito por Halmagyi y Curthoys
en 1988, y desde ese momento hasta la actualidad ha sido usado clínicamente para detectar déficit
de la función de
los canales semi circulares, más precisamente fallas en el reflejo vestíbulo-ocular. Mover la cabeza genera movimientos oculares conjugados y compensatorios hacia el lado opuesto: llamado "aVOR".
El test de impulso cefálico consiste en realizar movimientos cortos, súbitos y no predecibles de la cabeza del paciente, en el plano del canal semicircular a evaluar. (P.e movimientos horizontales para evaluar en canal horizontal.) y se evalúa la falla del aVOR.

La siguiente prueba (figura de abajo) fue auto-administrada por el autor de esta página utilizado un VHIT EYE SEECAM. Note que aún con pocas repeticiones puede verse unas ganancias cercanas a la unidad, lo que representa la normalidad. Estímulo y registro en el plano horizontal.
El test de impulso cefálico consiste en realizar movimientos cortos, súbitos y no predecibles de la cabeza del paciente, en el plano del canal semicircular a evaluar. (P.e movimientos horizontales para evaluar en canal horizontal.) y se evalúa la falla del aVOR.
Una falla
en el reflejo aVOR se expresará como una incapacidad del paciente para mantener los
ojos estables, es decir los ojos serán “arrastrados” por el rápido movimiento de
la cabeza, obligando al sujeto a hacer un movimiento rápido de re-ubicación ocular
llamados sacadas o movimiento sacádico compensatorio. (Vea también la sección de
neuritis vestibular).
Según algunos autores esta prueba clínica
puede tener “falsos” negativos debido a la presencia de movimientos
sacádicos "encubiertos" también llamados Covert (ver al final de esta página un ejemplo de covert). Así, el VHIT tiene la posibilidad
de hacer un registro cuantitativo de la maniobra, desestimar aquellas sacadas
encubiertas y comparar los resultados con patrones normales. El vHIT técnicamente consiste en realizar la maniobra de impulso cefálico asistida con un equipo de video-registro ocular combinado con un giróscopo para medir y comparar en forma simultanea la velocidad de la cabeza vs la velocidad de los ojos.
La medida de evaluación mas utilizda es la ganancia, ésta surge de dividir la velocidad de los ojos y la velocidad pico de la cabeza. Una ganancia de 1 (unidad) indicará que los ojos y la cabeza se mueven a la misma velocidad (aunque en sentido opuesto) es decir el aVOR será perfecto y por lo tanto la visión permanecerá estable con los moviemientos de la cabeza.
La medida de evaluación mas utilizda es la ganancia, ésta surge de dividir la velocidad de los ojos y la velocidad pico de la cabeza. Una ganancia de 1 (unidad) indicará que los ojos y la cabeza se mueven a la misma velocidad (aunque en sentido opuesto) es decir el aVOR será perfecto y por lo tanto la visión permanecerá estable con los moviemientos de la cabeza.

La siguiente prueba (figura de abajo) fue auto-administrada por el autor de esta página utilizado un VHIT EYE SEECAM. Note que aún con pocas repeticiones puede verse unas ganancias cercanas a la unidad, lo que representa la normalidad. Estímulo y registro en el plano horizontal.
El siguiente es otro ejemplo de un
vHit (se muestra sólo en el plano horizontal),
el gráfico de arriba las respuesta normales en un sujeto joven (18 años), note que las ganancias del VOR estan por arriba de 0,90 en forma bilateral. El el gráfico de abajo corresponde a un paciente
con lesión vestibular izquierda hace varios años (clínicamente presenta un
test de impulso cefálico alterado), ganacias de lado izquierdo 0,72 (por debajo del valor normal), a derecha las respuestas son normales, 1,0. Se utilizó un equipo de VHIT distinto al alterior presentado.
VHIT en el caso de una neuritis vestibular
de la rama superior en estadío crónico.
En el siguiente ejemplo se
muestra un estudio de vHIT en un paciente con una neuritis vestibular izquierda
en estadio crónico. En el caso típico, la neuritis vestibular afecta la rama
superior de nervio vestibular, es decir se genera un déficit en el territorio
inervado por esta rama. Por lo tanto lo esperable es un defecto en el VOR correspondiente
al canal semicircular lateral (horizontal) y anterior (en el caso mostrado es el izquierdo),
pero respetando el canal posterior izquierdo
que es inervado por la rama inferior del nervio vestibular.
Vea que en azul, se muestran las respuestas de del oído izquierdo
y en rojo la del derecho.
En los primero 2 gráficos (el canal lateral y anterior
izquierdo) se observa unas respuestas por debajo de lo normal. En el último grafico por otro lado,
se evidencia respuestas normales del canal inferior izquierdo. Todas las
respuestas promediadas del lado derecho están dentro de lo normal.
vHit en un caso de lesión vestibular unilateral derecha
inducida por gentamicina.
El siguiente caso corresponde a una trazado de un paciente
con una lesión unilateral derecha inducida por una ablación química por
gentamicina (trans timpánica) realizada 4 meses previos al estudio. El motivo
de la ablación fue indicada para el
control del vértigo un caso de Enfermedad
de Meniere refractaria al tratamiento médico. Puede verse claramente las diferencias en el
trazado entre el oído derecho y el izquierdo, como reflejo de una falla severa
del VOR a derecha. Vea las sacadas evidentes (overt) al final del registro del movimiento cefalico y ocular a derecha. Compare con un registro normal presentado previamente en esta página.
La ganancia del VOR horizontal a derecha fueron de 0,30 y a
izquierda del 0,76.
El registro de VHIT siguiente, se trata de una paciente con enfermedad de Meniere del oído derecho, resistente al tratamiento médico que requirió tratamiento trans timpánico con gentamicina (para más datos respecto a dicho tratamiento consulte la sección de enfermedad de Meniere). Se muestra el registro “antes” del tratamiento (note la flecha roja con ganancias cercanas a 1 del oído derecho) y el registro de VHIT “luego” del tratamiento transtimpánico (una vez más vea la flecha roja) se nota claramente la caída de la ganancias a casi la mitad (0,45). Adicionalmente surge la presencia de movimientos covert y overt, inexistente antes del tratamiento ototóxico con gentamicina. En conclusión se puede resumir que se ha reducido el pool de células vestibulares en forma significativa luego de la aplicación del fármaco.
Otro caso altamente ilustrativo:
El registro de VHIT siguiente, se trata de una paciente con enfermedad de Meniere del oído derecho, resistente al tratamiento médico que requirió tratamiento trans timpánico con gentamicina (para más datos respecto a dicho tratamiento consulte la sección de enfermedad de Meniere). Se muestra el registro “antes” del tratamiento (note la flecha roja con ganancias cercanas a 1 del oído derecho) y el registro de VHIT “luego” del tratamiento transtimpánico (una vez más vea la flecha roja) se nota claramente la caída de la ganancias a casi la mitad (0,45). Adicionalmente surge la presencia de movimientos covert y overt, inexistente antes del tratamiento ototóxico con gentamicina. En conclusión se puede resumir que se ha reducido el pool de células vestibulares en forma significativa luego de la aplicación del fármaco.
Antes de la aplicación de gentamicina
Luego de la aplicación de gentamicina
El siguiente video muestra una respuesta asimetría en el test de impulso cefálico (HIT). Puede verse las sacadas evidentes (overt), como un
resalto en el movimiento ocular hacia la derecha (es decir con el movimiento de la cabeza a izquierda).
Defectos comunes en el registro de Vhit (en construcción).
Ganancias del VOR por
arriba de la unidad:
- Puede verse en pacientes que usan lentes de aumento en forma habitual que modifica la ganancia del VOR en mas.
- Defectos de calibración
- Mascara del equipo poco ajustada.
- Defecto técnico en el giróscopo.
- Movimiento de cabeza en un plano oblicuo o tortuoso.
-
Distancia al objetivo inadecuada (extremadamente corta).
Irregularidades en el
trazado:
- Movimientos sacádicos contra-compensatorios.
- Movimientos oculares extralimitados (overshoot) no covert.
- Movimiento de contra oscilación
--------------------------------------------------------------------------------------------------
ESTUDIO DE LA VERTICALIDAD Y HORIZONTALIDAD SUBJETIVA SVV/SVH
(Lic. Florencia Sanguineti)
Constituye un test simple para evaluar la función utricular estática. El estudio consiste en la colocación por parte del paciente de una barra en posición vertical u horizontal según se le indique. Pacientes con lesión en la vía gravitacional presentarán alteración del reflejo otolítico ocular, torsión ocular y alteración de SVV y SVH. El grado de torsión ocular se corresponderá directamente con el grado de inclinación de la visual subjetiva. Este estudio es especialmente útil para evaluar la función utricular en la fase aguda de la neuritis vestibular con compromiso de la rama superior y su evolución. De esta forma brinda información tanto para el diagnóstico médico como para establecer objetivos en la rehabilitación vestibular.
Adicionalmente, los pacientes con lesiones de la vía vestibular central (cerebral), suele tener inclinaciones subjetivas que pueden ser extremas y persistente, lo cual convierte a este test en una herramienta útil para estudiar pacientes con lesiones multifocales o complejas y desequilibrio persistente o en casos con lesiones por arriba de la vía vestibular principal (cortico-subcortical).
La siguiente figura muestra un estudio de SVV y SVH normal, note que los valores promedios obtenidos se encuentran sobre una verticalidad (90º) y horizontalidad (0º) casi perfecta.
Por otro lado , un estudio patológico mostrará un desplazamiento angular de la horizontalidad y/o verticalidad en más de 2º (según el laboratorio el límite de normalidad podrá variar entre 2 y 2,5º). El siguiente estudio muestra un caso patológico. Note el promedio del desplazamiento (inclinación) angular auto-percibida por el paciente. En el caso de la horizontalidad supera los 3º.
Ambos estudios fueron realizados en nuestro laboratorio.
-------------------------------------------------------------------------------
Emisiones otoacústicas
Las pruebas de emisiones otoacústicas, y sus variantes abreviadas como OAE, DPOAE (emisiones otoacústicas por productos de distorsión), o TEOAE ( otoemisiones acústicas transitoria evocadas), son herramienta muy utiles en la evaluación de la audición. Las OAE son señales acústicas débiles que emergen desde las células ciliadas externas situado en la cóclea del el oído interno, en respuesta a los estímulos presentados. Esta prueba es una medida de función coclear; no es una prueba de umbrales como una prueba de audición. Mide un respuesta acústica desde el oído interno aun estímulo de sonoro externo. Esta prueba es ideal como parte de una batería de pruebas cuando se trata de determinar funcion auditiva en los lactantes, niños pequeños, y pacientes que de otra manera no pueden o no responder a las pruebas de comportamiento típicamente empleada.
Para obtener un OAE adecuado se necesita un conducto auditivo externo sin obstrucciones, ausencia de patología significativa del oído medio, y un funcionamiento adecuado de las células ciliadas externas cocleares.
La importancia clínica de OAE es que sólo se producen en una cóclea normal, con audición normal o casi normal. Si hay daño en las células ciliadas externas que producen pérdida de audición leve, las OAEs no serán evocadas. Una regla de oro es que las emisiones otoacústicas están presentes si la audición es de 35 dB o mejor. Debido a que las emisiones otoacústicas son evocados por señales transitorias que tienen una amplia respuesta de frecuencia, una amplia región de la cóclea responde, proporcionando información sobre la gama de frecuencias de 1000 Hz a 4000 Hz. Hay Disminución del OAE con la edad.
Los dispositivos de OAE utilizados en la mayoría de las clínicas son "screeners". Normalmente comprueban 5-10 frecuencias e informar si la relación señal / ruido excede un límite preestablecido, en el que se indica que el oído es un "pasa", o si no pasa, una "referencia". Este tipo de salida "go /no-go" a menudo es útil para decidir si hay algún problema de audición - personas que "pasan" todas las frecuencias es poco probable que tenga algo serio en su oído interno. OAE son rápidas y no molesta a los pacientes.
Este estudio puede ser útil en casos de ototoxicidad y para diferencia lesiones intra-cocleares de las retro-coclares.
El siguiente es un ejemplo de DPOAE muestra unas respuestas normales del oído derecho - en rojo (todas las respuestas “pasan” (vea el tilde). Mientras que en el lado izquierdo (grafico azul) ninguna frecuencia logra pasar el ruido de base en forma significativa. Estudios realizados en nuestro laboratorio.
El siguiente es otro registro en un caso de Enfermedad de Meniere del oído derecho, (trazado color rojo). La respuesta en el oído enfermo es claramente asimétrica respecto al sano, todas las frecuencias exploradas se encuentran bajo el umbral.









































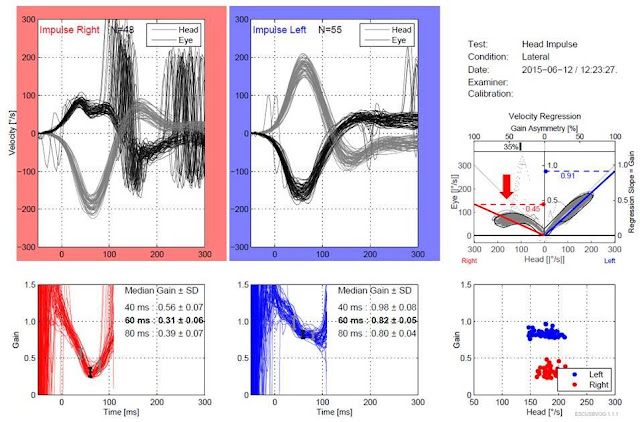







3 comentarios:
Excelente informacion...pero llege a uds. buscando ayuda en internet..les envie una solicitud por facebook contando mi historia ...soy de chile y Prof. de Ed, Fisica.Entrenadora de Patinaje Artistico,comprenderan que el vertigo para mi es invalidar mi profesion y mi vida...necesito ayuda...espero encuentren en su face mi mensaje...Gracias!1
Estoy usando un equipo nuevo de VNG (Otometrics ICS )necesito si me pueden ayudar sobre valores de normalidad de las rtas caloricas con grafico de Freyss (de VFL)
e-mail: dolph109@hotmail.com
gracias!!
Florencia
Agradezco tu artículo. Muy técnico, claro y conciso.
Soy estudiante de tercer año de medicina, y padezco esta enfermedad. Gracias a que estudió pude entender bastante bien pese a no haber hecho el módulo de otorrino.
Pero me gustó mucho la forma en que explicas todo esto.
Gracias y saludos
Emilio
Publicar un comentario